Устройство карданного вала
Карданный вал и карданная передача ‒ это части стационарных и подвижных механизмов. Без них крутящий момент не сможет быть переданным от источника механической или другой энергии к потребителю.
Передаётся крутящий момент под разным углом. При этом источник и потребитель энергии меняют положение по отношению друг к другу как во время функционирования на стационарных установках, так и при передвижении автомеханизмов.
Требования, которые предъявляют к карданным валам и передачам, заключаются в следующем:
- Когда крутящий момент переходит от источника к потребителю, не должны создаваться дополнительные нагрузки.
- Угловые скорости в процессе передачи крутящего момента должны быть равны, независимо от того, изменяются углы между ними или нет.
- Бесшумная работа.
Где используются карданные передачи
Сфера применения карданных передач достаточно обширна. Это:
Это:
- Автотранспорт:
- в легковых машинах с задним и полным приводом;
- в общественном и грузовом транспорте — автобусах, грузовиках малой грузоподъёмности;
- в автотранспорте, имеющем большую грузоподъёмность, — фурах, самосвалах;
- в спецтехнике — бульдозерах, автопогрузчиках, автокранах, снегоуборочной технике;
- в квадроциклах.
Различия между карданным валом и карданной передачей ‒ в их конструкции. Главным образом они заключаются в количестве точек опоры. Если у карданного вала их две (промежуточная опора отсутствует), то в карданной передаче ‒ три (с одним центральным подвесным подшипником) или четыре точки опоры (с двумя подвесными подшипниками).
Рулевой карданный вал является одним из видов карданного вала. Он необходим для того, чтобы крутящий момент переходил от рулевого колеса на колёса машины с использованием тяговой системы и системы рычагов. Вращение этого вала происходит очень медленно, поэтому он не требует балансировки. При этом он ремонтопригоден.
Как устроен карданный вал
Карданный вал состоит из таких элементов, как:
- карданная труба;
- шарнирный узел ‒ включает приварную вилку, крестовину, фланец-вилку, шлицевое соединение (при передаче крутящего момента изменяется длина). С его помощью крутящий момент передаётся с изменяющимся углом.
Составными частями карданной передачи, помимо перечисленных выше комплектующих, являются:
- подвесной подшипник;
- комплект для подвесного подшипника.
Если вам необходимо отремонтировать кардан, звоните по телефонам, указанным на сайте, и мы обязательно вам поможем.
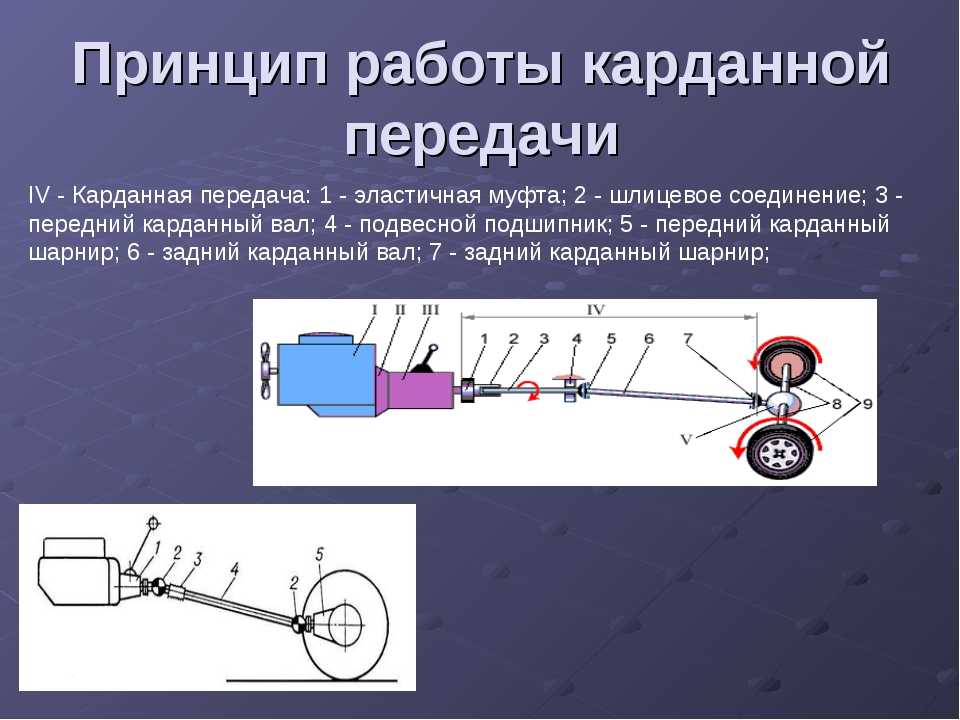
Устройство карданной передачи.
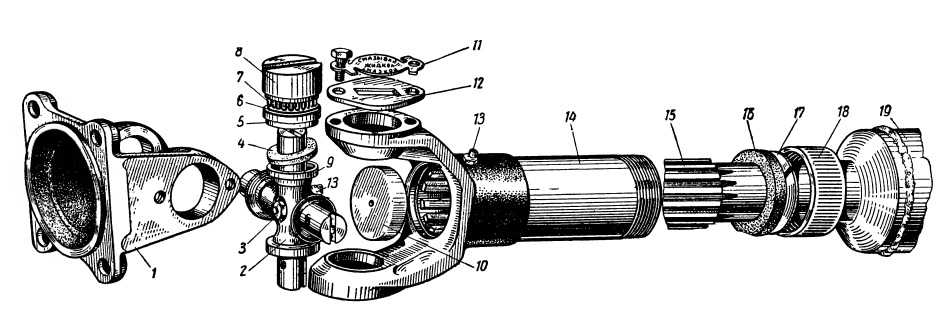
Карданная передача автомобилей ЗИЛ–130 состоит из промежуточного 1 и основного 6 карданных валов, соединенных друг с другом. Промежуточный вал опирается на промежуточную опору 3, состоящую из шарикоподшипника 11, заключенного в резиновое кольцо 10 с металлическим кронштейном 4. На переднем конце промежуточного вала приварена вилка карданного шарнира, а второй конец его выполнен в виде шлицевой втулки 2, в которую вставлен шлицевой конец вилки 9 карданного шарнира основного вала. Благодаря скользящему шлицевому соединению промежуточного и основного карданных валов их общая длина может изменяться при вертикальных перемещениях ведущего моста на неровностях дороги.
Рисунок 12.3 – Карданная передача.
Карданные шарниры
состоят из двух вилок 9, в проушины
которых установлена крестовина 8 с
шипами и игольчатыми подшипниками 5.
Каждый подшипник состоит из стального
стакана с иголками, закрепленного в
проушине вилки крышкой, стопорной
пластиной и двумя болтами.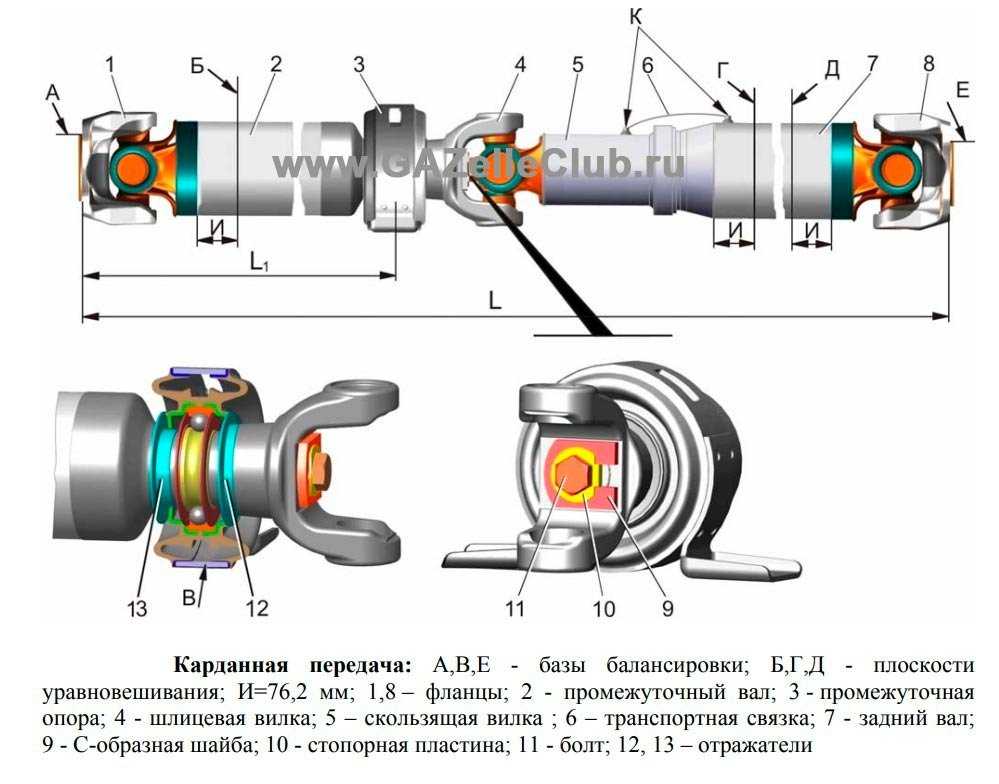 Смазка
игольчатых подшипников производится
по каналам в крестовине от пресс–масленки
7. Вытекание смазки из подшипников
предотвращается торцовыми уплотнителями
и резиновыми самоподжимными сальниками
в вилках. Карданные валы изготовляют
из тонкостенных стальных труб, на концах
которых запрессованы и приварены
хвостовики вилок. После сборки карданные
валы балансируют для уменьшения вибраций,
возникающих при работе карданной
передачи.
Смазка
игольчатых подшипников производится
по каналам в крестовине от пресс–масленки
7. Вытекание смазки из подшипников
предотвращается торцовыми уплотнителями
и резиновыми самоподжимными сальниками
в вилках. Карданные валы изготовляют
из тонкостенных стальных труб, на концах
которых запрессованы и приварены
хвостовики вилок. После сборки карданные
валы балансируют для уменьшения вибраций,
возникающих при работе карданной
передачи.
Тема № 13. Ведущие мосты тракторов и автомобилей. Главная передача и дифференциал. Колесные редукторы и конечные передачи.
Задний мост
предназначен для передачи и изменения
крутящего момента от вторичного вала
коробки передач к ведущим движителям
тракторов. В его состав входят следующие
механизмы: главная передача, конечные
передачи, дифференциал у колесных и
механизм поворота у гусеничных тракторов.
Главная передача служит для передачи
и изменения крутящего момента от
вторичного вала коробки передач на
ведущую шестерню дифференциала у
колесных тракторов и к планетарному
механизму поворота у гусеничных. Она
состоит из двух конических шестерен и
расположена за коробкой передач. Зубья
конических шестерен делают прямозубыми
или спиральными. Ведущую шестерню
изготавливают заодно со вторичным валом
коробки передач или насаживают на его
шлицы. В гусеничных тракторах крутящий
момент от ведомой шестерни главной
передачи передается на конечные передачи
через механизм поворота. В колёсных
тракторах крутящий момент на конечные
передачи передается через дифференциал.
В его состав входят следующие
механизмы: главная передача, конечные
передачи, дифференциал у колесных и
механизм поворота у гусеничных тракторов.
Главная передача служит для передачи
и изменения крутящего момента от
вторичного вала коробки передач на
ведущую шестерню дифференциала у
колесных тракторов и к планетарному
механизму поворота у гусеничных. Она
состоит из двух конических шестерен и
расположена за коробкой передач. Зубья
конических шестерен делают прямозубыми
или спиральными. Ведущую шестерню
изготавливают заодно со вторичным валом
коробки передач или насаживают на его
шлицы. В гусеничных тракторах крутящий
момент от ведомой шестерни главной
передачи передается на конечные передачи
через механизм поворота. В колёсных
тракторах крутящий момент на конечные
передачи передается через дифференциал.
Назначение и типы главных передач.
Главная передача
служит для увеличения крутящего момента
и изменения его направления под прямым
углом к продольной оси автомобиля. С
этой целью главную передачу выполняют
из конических шестерен. В зависимости
от числа шестерен главные передачи
разделяют на одинарные конические,
состоящие из одной пары шестерен, и
двойные, состоящие из пары конических
и пары цилиндрических шестерен. Одинарные
конические, в свою очередь, подразделяют
на простые и гипоидные передачи.
С
этой целью главную передачу выполняют
из конических шестерен. В зависимости
от числа шестерен главные передачи
разделяют на одинарные конические,
состоящие из одной пары шестерен, и
двойные, состоящие из пары конических
и пары цилиндрических шестерен. Одинарные
конические, в свою очередь, подразделяют
на простые и гипоидные передачи.
Рисунок 13.1 – Типы главной передачи: 1 – ведущая коническая шестерня, 2 – ведомая коническая шестерня, 3 – ведущая цилиндрическая шестерня, 4 – ведомая цилиндрическая шестерня.
Одинарные конические
простые передачи (рис. 16.1, а) применяют
преимущественно на легковых автомобилях
и грузовых автомобилях малой и средней
грузоподъемности. В этих передачах
ведущая коническая шестерня 1 соединена
с карданной передачей, а ведомая 2 с
коробкой дифференциала и через механизм
дифференциала с полуосями. Для большинства
автомобилей одинарные конические
передачи имеют зубчатые колеса с
гипоидным зацеплением (рис.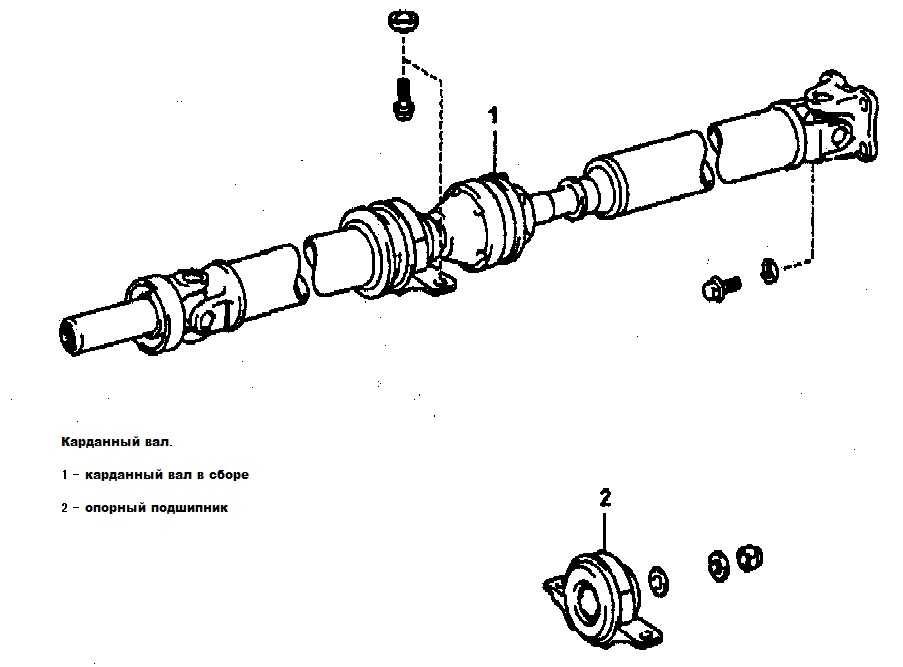 16.1, б).
Гипоидные передачи по сравнению с
простыми обладают рядом преимуществ:
они имеют ось ведущего колеса, расположенную
ниже оси ведомого, что позволяет опустить
ниже карданную передачу, понизить пол
кузова легкового автомобиля. Вследствие
этого снижается центр тяжести и повышается
устойчивость автомобиля. Кроме того,
гипоидная передача имеет утолщенную
форму основания зубьев шестерен, что
существенно повышает их нагрузочную
способность и износостойкость. Но это
обстоятельство обусловливает применение
для смазки шестерен специального масла
(гипоидного), рассчитанного для работы
в условиях передачи больших усилий,
возникающих в контакте между зубьями
шестерен.
16.1, б).
Гипоидные передачи по сравнению с
простыми обладают рядом преимуществ:
они имеют ось ведущего колеса, расположенную
ниже оси ведомого, что позволяет опустить
ниже карданную передачу, понизить пол
кузова легкового автомобиля. Вследствие
этого снижается центр тяжести и повышается
устойчивость автомобиля. Кроме того,
гипоидная передача имеет утолщенную
форму основания зубьев шестерен, что
существенно повышает их нагрузочную
способность и износостойкость. Но это
обстоятельство обусловливает применение
для смазки шестерен специального масла
(гипоидного), рассчитанного для работы
в условиях передачи больших усилий,
возникающих в контакте между зубьями
шестерен.
Двойные главные
передачи (рис. 13.1, в) устанавливают на
автомобилях большой грузоподъемности
для увеличения общего передаточного
числа трансмиссии и повышения передаваемого
крутящего момента. В этом случае
передаточное число главной передачи
подсчитывается как произведение
передаточных чисел конической (1, 2) и
цилиндрической (3, 4) пар.
Инфекции трансмиссии вспомогательных устройств левого желудочка: последние достижения и цели на будущее
1. Переда Д., Конте Дж.В. Инфекции привода вспомогательного устройства левого желудочка. Кардиол Клин 2011;29:515-27. [PubMed] [Google Scholar]
2. Ахтер С.А., Бадами А., Мюррей М. и соавт. Повторные госпитализации после имплантации вспомогательного устройства для левого желудочка с непрерывным потоком: частота, причины и анализ затрат. Энн Торак Сург 2015;100:884-9. [PubMed] [Google Scholar]
3. Wickline SA, Fischer KC. Можно ли визуализировать инфекции в имплантированных устройствах? АСАИО Ж 2000;46:S80-1. [PubMed] [Академия Google]
4. Nienaber JJ, Kusne S, Riaz T, et al. Клинические проявления и лечение инфекций, связанных с вспомогательным устройством левого желудочка. Клин заразить Dis 2013;57:1438-48. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Trachtenberg BH, Cordero-Reyes A, Elias B, et al.
Обзор инфекций у пациентов с вспомогательными устройствами для левого желудочка: профилактика, диагностика и лечение.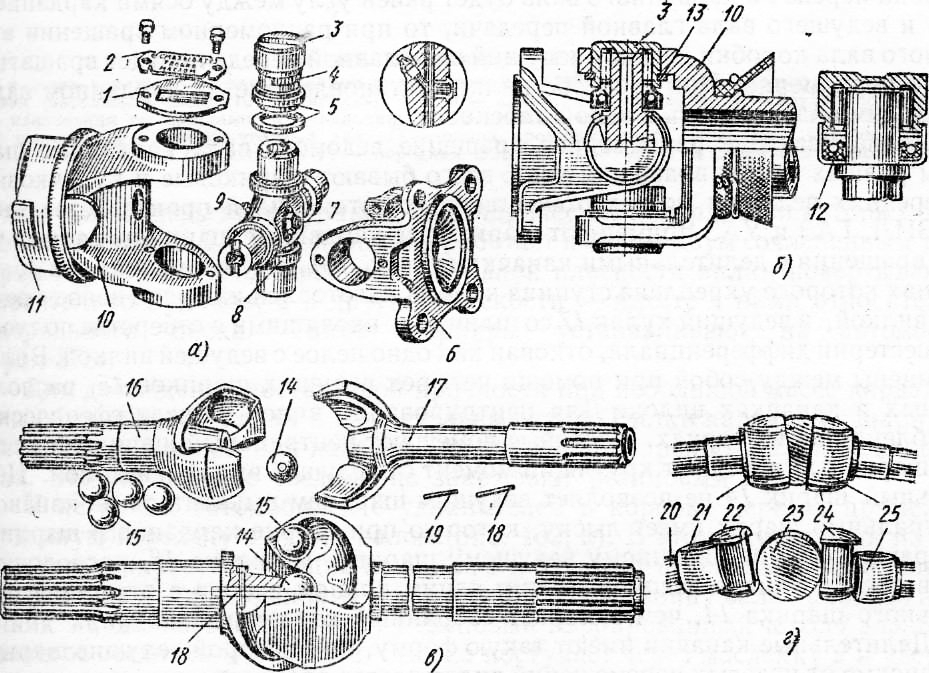
6. Goldstein DJ, Naftel D, Holman W, et al. Устройства с непрерывным потоком и чрескожные инфекции: клинические результаты. Трансплантация легкого сердца J 2012;31:1151-7. [PubMed] [Google Scholar]
7. Коваль С.Е., Ракита Р., АСТ Сообщество специалистов по инфекционным заболеваниям. Инфекции, связанные с вспомогательным желудочковым устройством, и трансплантация паренхиматозных органов. Am J трансплантат 2013;13 Дополнение 4:348-54. [PubMed] [Google Scholar]
8. Hannan MM, Husain S, Mattner F, et al. Рабочая формулировка для стандартизации определений инфекций у пациентов, использующих вспомогательные желудочковые устройства. Трансплантация легкого сердца J 2011;30:375-84. [PubMed] [Академия Google]
9. Lushaj EB, Badami A, Osaki S, et al.
Влияние возраста на исходы после имплантации вспомогательного устройства для левого желудочка с непрерывным потоком.
Interact Cardiovasc Thorac Surg
2015;20:743-8.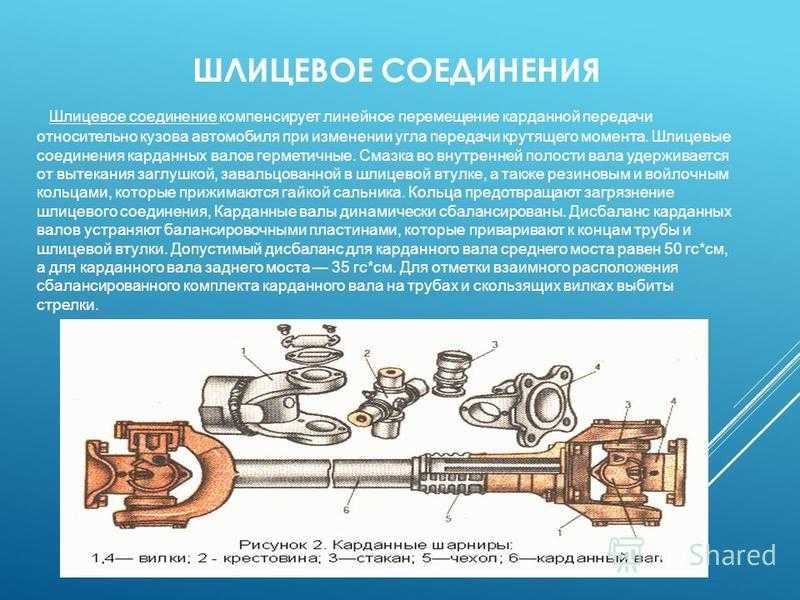
10. Zierer A, Melby SJ, Voeller RK, et al. Инфекции трансмиссии с поздним началом: ахиллесова пята длительной поддержки вспомогательного устройства левого желудочка. Энн Торак Сург 2007;84:515-20. [PubMed] [Google Scholar]
11. Levy DT, Minamoto GY, Da Silva R, et al. Роль ОФЭКТ-КТ с галлием в диагностике инфекций вспомогательных устройств левого желудочка. АСАИО Ж 2015;61:e5-10. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Dell’Aquila AM, Mastrobuoni S, Alles S, et al. Содействующая роль фтор-18-фтордезоксиглюкозы позитронно-эмиссионной томографии/компьютерной томографии в диагностике и клиническом лечении инфекций у пациентов, поддерживаемых устройством поддержки левого желудочка с непрерывным потоком. Энн Торак Сург 2016;101:87-94. [PubMed] [Google Scholar]
13. Fujino T, Higo T, Tanoue Y, et al.
ФДГ-ПЭТ/КТ при инфекции трансмиссии у пациента с имплантируемым вспомогательным устройством для левого желудочка.
Eur Heart J Cardiovasc Imaging
2016;17:23. [PubMed] [Академия Google]
[PubMed] [Академия Google]
14. Ниенабер Дж., Вильгельм М.П., Сохаил М.Р. Современные концепции диагностики и лечения инфекций вспомогательных устройств левого желудочка. Expert Rev Anti Infect Ther 2013;11:201-10. [PubMed] [Google Scholar]
15. Хамдан Р., Али Ф., Сааб М. Осложненная инфекция вспомогательного устройства левого желудочка, леченная заменой помпы и резекцией верхушки левого желудочка. Артиф Органы 2015;39:981-2. [PubMed] [Google Scholar]
16. Koval CE, Thuita L, Moazami N, et al. Эволюция и влияние инфекции трансмиссии на большую когорту реципиентов вспомогательных желудочковых устройств с непрерывным потоком. Трансплантация легкого сердца J 2014;33:1164-72. [PubMed] [Академия Google]
17. Kornberger A, Walter V, Khalil M, et al.
Подозрение на поражение мембраны EPTFE при стерильном внутригрудном абсцессе и эмпиеме перикарда у реципиента с полиаллергическим поражением левого желудочка: клинический случай.
J Кардиоторакальная хирургия
2015;10:99. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Toba FA, Akashi H, Arrecubieta C, et al. Роль биопленки в инфекциях, вызванных Staphylococcus aureus и Staphylococcus epidermidis. J Грудной сердечно-сосудистый хирург 2011;141:1259-64. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Флемминг Х.К., Вингендер Дж. Матрица биопленки. Нат Рев Микробиол 2010;8:623-33. [PubMed] [Google Scholar]
20. Haglund NA, Davis ME, Tricarico NM, et al. Повторные госпитализации после имплантации вспомогательного устройства для левого желудочка с непрерывным потоком: различия, наблюдаемые между двумя современными типами устройств. АСАИО Ж 2015;61:410-6. [PubMed] [Google Scholar]
21. Coiffier G, Albert JD, Arvieux C, et al. Оптимизация комбинированной терапии рифампином при стафилококковых остеоартикулярных инфекциях. Совместная кость позвоночника 2013;80:11-7. [PubMed] [Академия Google]
22. Tang HJ, Chen CC, Cheng KC, et al.
In vitro эффективность и профили резистентности комбинированных схем на основе рифампина для встроенных в биопленку метициллин-резистентных золотистых стафилококков. Противомикробные агенты Chemother
2013;57:5717-20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Противомикробные агенты Chemother
2013;57:5717-20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Форрест Г.Н., Тамура К. Комбинированная терапия рифампином при немикобактериальных инфекциях. Clin Microbiol Rev. 2010;23:14-34. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Lopilato AC, Doligalski CT, Caldeira C. Анализ частоты и факторов риска желудочно-кишечного кровотечения и тромбоза помпы у получателей вспомогательного устройства для левого желудочка. Артиф Органы 2015;39: 939-44. [PubMed] [Google Scholar]
25. Trachtenberg BH, Cordero-Reyes AM, Aldeiri M, et al. Стойкая инфекция кровотока у пациентов, поддерживаемых вспомогательным устройством для левого желудочка с непрерывным потоком, связана с повышенным риском цереброваскулярных нарушений. Ошибка карты J 2015;21:119-25. [PubMed] [Google Scholar]
26. Jennings DL, Chopra A, Chambers R, et al.
Клинические результаты, связанные с хронической противомикробной супрессивной терапией у пациентов с устройствами поддержки левого желудочка с непрерывным потоком. Артиф Органы
2014;38:875-9. [PubMed] [Google Scholar]
Артиф Органы
2014;38:875-9. [PubMed] [Google Scholar]
27. Moazami N, Milano CA, John R, et al. Замена помпы при отказе вспомогательного устройства левого желудочка может быть выполнена безопасно и связана с низкой смертностью. Энн Торак Сург 2013;95:500-5. [PubMed] [Google Scholar]
28. Anand J, Singh SK, Hernández R, et al. Замена устройства поддержки желудочков с непрерывным потоком безопасна и эффективна для продления времени поддержки у пациентов с сердечной недостаточностью в терминальной стадии. J Thorac Cardiovasc Surg 2015;149:267-75, 278.e1. [ПубМед]
29. Levy DT, Guo Y, Simkins J, et al. Замена вспомогательного устройства левого желудочка при персистирующей инфекции: серия случаев и обзор литературы. Transpl Infect Dis 2014;16:453-60. [PubMed] [Google Scholar]
30. Bhatia N, Voelkel AJ, Hussain Z, et al.
Безопасность и осуществимость индукционной иммуносупрессии, когда инфекция трансмиссии является показанием к трансплантации сердца.
Грудной сердечно-сосудистый хирург
2015;63:675-83.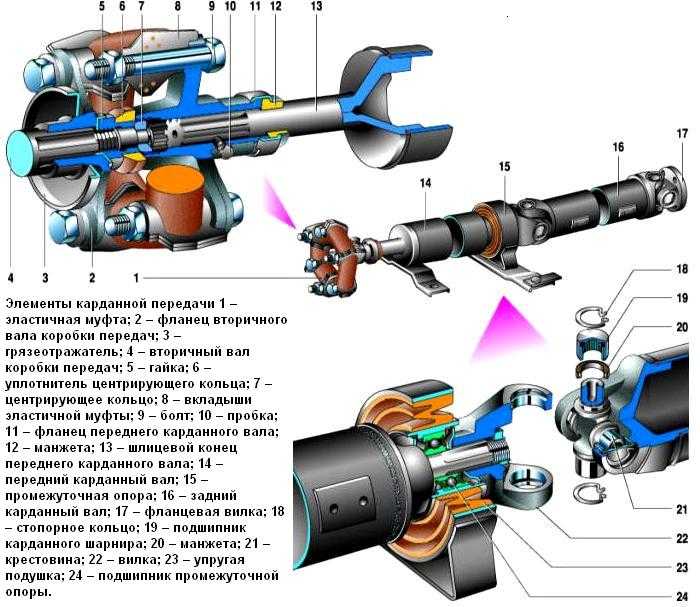 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
31. Swartz TH, Huprikar S, Labombardi V, et al. Трансплантация сердца у пациента с гетерорезистентным ванкомицин-промежуточным медиастинитом Staphylococcus aureus с желудочковым вспомогательным устройством и бактериемией. Transpl Infect Dis 2013;15:E177-81. [PubMed] [Академия Google]
32. Evans AC, Wright GA, McCandless SP, et al. Ультрафиолетовое излучение влияет на механические свойства трансмиссии Thoratec HeartMate II: пилотный эксперимент. АСАИО Ж 2015;61:731-3. [PubMed] [Google Scholar]
33. John R, Aaronson KD, Pae WE, et al. Трансмиссивные инфекции и сепсис у пациентов, получающих систему HVAD в качестве вспомогательного устройства для левого желудочка. Трансплантация легкого сердца J 2014;33:1066-73. [PubMed] [Google Scholar]
34. Fleissner F, Avsar M, Malehsa D, et al.
Сокращение инфекций трансмиссии за счет двойного туннелирования трансмиссии вспомогательных устройств для левого желудочка.
Артиф Органы
2013;37:102-7. [PubMed] [Академия Google]
[PubMed] [Академия Google]
35. Энтвистл Дж. Интраоперационное позиционирование для предотвращения того, чтобы изоляция трансмиссии служила каналом для инфицирования кармана устройства вспомогательного кровообращения левого желудочка. J Грудной сердечно-сосудистый хирург 2014;148:2437. [PubMed] [Google Scholar]
36. Пиннинти М., Тохан В., Сулеманджи, Новая Зеландия. Изоляция трансмиссии как канал для инфекции кармана устройства вспомогательного кровообращения левого желудочка. J Грудной сердечно-сосудистый хирург 2014;148:e135-6. [PubMed] [Google Scholar]
37. Дин Д., Каллел Ф., Эвальд Г.А. и соавт. Снижение уровня инфицирования трансмиссии: результаты реестра многоцентрового интерфейса трансмиссии (SSI) HeartMate II. Трансплантация легкого сердца J 2015;34:781-9. [PubMed] [Google Scholar]
38. Rubinfeld G, Levine JP, Reyentovich A, et al. Управление быстро распространяющейся инфекцией туннеля трансмиссии. J Card Surg 2015;30:853-5. [PubMed] [Google Scholar]
39. Imamura T, Kinugawa K, Nitta D, et al.
Реадмиссию из-за инфекции трансмиссии можно предсказать по новой оценке с помощью сывороточного альбумина и индекса массы тела во время длительной поддержки вспомогательным устройством для левого желудочка.
Джей Артиф Органс
2015;18:120-7. [PubMed] [Google Scholar]
Imamura T, Kinugawa K, Nitta D, et al.
Реадмиссию из-за инфекции трансмиссии можно предсказать по новой оценке с помощью сывороточного альбумина и индекса массы тела во время длительной поддержки вспомогательным устройством для левого желудочка.
Джей Артиф Органс
2015;18:120-7. [PubMed] [Google Scholar]
40. Iseler J, Hadzic KG. Разработка комплекта и видео для стандартизации смены повязок вспомогательного устройства для левого желудочка. Прог Трансплантат 2015;25:224-9. [PubMed] [Google Scholar]
41. Wus L, Manning M, Entwistle JW, 3rd. Инфекция приводного устройства вспомогательного левого желудочка и частота смены повязок у госпитализированных пациентов. сердце легкое 2015;44:225-9. [PubMed] [Google Scholar]
42. Menon AK, Baranski SK, Unterkofler J, et al. Специальная обработка и уход за раной в месте выхода карданного вала после имплантации вспомогательного устройства для левого желудочка. Грудной сердечно-сосудистый хирург 2015;63:670-4. [PubMed] [Google Scholar]
Техника минимизации и лечения инфекций трансмиссии — Yarboro
Леора Т. Ярборо 1 , Джеймс Д. Бергин 2 , Джейми Л. В. Кеннеди 2 , Кэрол К. Баллью 2 , Эмили М. Бентон 2 , Горав , Джон Керав , Джон Айлавади 1
Ярборо 1 , Джеймс Д. Бергин 2 , Джейми Л. В. Кеннеди 2 , Кэрол К. Баллью 2 , Эмили М. Бентон 2 , Горав , Джон Керав , Джон Айлавади 1
1 Хирургический факультет, 2 Медицинский факультет Университета Вирджинии, Шарлоттсвилль, Вирджиния, США
Адрес для связи: Леора Т. Ярборо. ПО Box 800679, Charlottesville, VA 22908-0679, США. Электронная почта: [email protected].
Вспомогательные устройства для левого желудочка (LVAD) все чаще используются при лечении прогрессирующей сердечной недостаточности. Чрескожная трансмиссия необходима для питания LVAD, и, хотя эта технология с годами улучшилась с точки зрения меньшего размера и увеличения долговечности, осложнения трансмиссии продолжают развиваться до 20% всех имплантированных устройств. Инфекции трансмиссии связаны со значительной заболеваемостью и смертностью. Поскольку все больше пациентов живут дольше с вспомогательными желудочковыми устройствами, первостепенное значение имеет минимизация инфекций приводной системы. Систематический междисциплинарный подход может быть использован для разработки стратегии профилактики, распознавания и лечения трансмиссивных инфекций. В этой статье мы описываем наш подход к управлению трансмиссией, благодаря которому в период с января 2012 г. по март 2014 г. не было заражений трансмиссии.
Систематический междисциплинарный подход может быть использован для разработки стратегии профилактики, распознавания и лечения трансмиссивных инфекций. В этой статье мы описываем наш подход к управлению трансмиссией, благодаря которому в период с января 2012 г. по март 2014 г. не было заражений трансмиссии.
Ключевые слова: Поддержка кровообращения; сердечная недостаточность; периоперационный уход; управление качеством обслуживания
Поступила 16.07.2014. Принята к публикации 22.07.2014.
Видео 1 Техника минимизации и лечения инфекций трансмиссии.
Введение
Сердечная недостаточность продолжает оставаться основной причиной смерти, от которой страдают более семи миллионов человек (1). В Соединенных Штатах ежегодно диагностируется 500 000 новых случаев сердечной недостаточности (2). Среди этих пациентов наблюдается тенденция к более молодому возрасту при обращении. Почти 30% госпитализированных с застойной сердечной недостаточностью в 2010 г. были моложе 65 лет (увеличение с 23% в 2000 г.) (3). В то время как медикаментозная терапия в целом улучшает выживаемость, смертность после однократной госпитализации по поводу сердечной недостаточности по-прежнему приближается к 33% (1). Трансплантация сердца традиционно является стандартом лечения прогрессирующей сердечной недостаточности. Однако доступность донорских органов недостаточна для удовлетворения потребностей этой группы населения.
были моложе 65 лет (увеличение с 23% в 2000 г.) (3). В то время как медикаментозная терапия в целом улучшает выживаемость, смертность после однократной госпитализации по поводу сердечной недостаточности по-прежнему приближается к 33% (1). Трансплантация сердца традиционно является стандартом лечения прогрессирующей сердечной недостаточности. Однако доступность донорских органов недостаточна для удовлетворения потребностей этой группы населения.
Было показано, что вспомогательные устройства для левого желудочка (LVAD) улучшают выживаемость по сравнению с медикаментозным лечением у пациентов с выраженной сердечной недостаточностью (4-6). Таким образом, LVAD в настоящее время показаны как в качестве моста к трансплантации, так и в качестве целевой терапии. С учетом этих показаний количество LVAD, имплантированных каждый год, продолжает расти. В 2010 г. только в США было имплантировано более 1500 LVAD (7). Последние технологические достижения повысили долговечность устройства. Благодаря меньшему количеству заболеваний, связанных с устройствами (8), LVAD теперь имплантируются относительно более здоровым группам населения.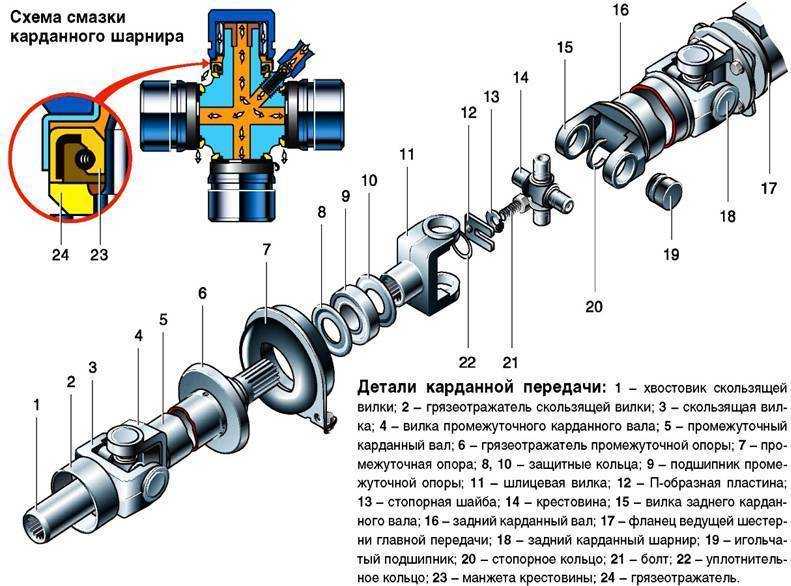 Эти пациенты впоследствии живут дольше, увеличивая общую распространенность пациентов с терапией LVAD.
Эти пациенты впоследствии живут дольше, увеличивая общую распространенность пациентов с терапией LVAD.
По мере роста популяции пациентов, живущих с LVAD, растет осведомленность о долгосрочных осложнениях, которые могут возникнуть при использовании устройства. Некоторые из наиболее распространенных осложнений связаны с чрескожной трансмиссией. Чрескожная трансмиссия необходима для питания LVAD, и, хотя эта технология с годами улучшилась с точки зрения меньшего размера и увеличения долговечности, осложнения трансмиссии продолжают развиваться до 20% всех имплантированных LVAD (9).).
Привод LVAD может быть громоздким для пациента и подвержен травмам и инфекциям (10). Инфекции трансмиссии могут возникнуть в любое время после введения устройства, причем большинство из них проявляются более чем через 30 дней после имплантации. Поздние инфекции трансмиссии были связаны с травмой трансмиссии и более длительной поддержкой (11). Заболеваемость, связанная с инфекцией трансмиссии, значительна и может включать госпитализацию, необходимость повторной операции, повышенный риск инсульта и задержку трансплантации (12). В некоторых исследованиях была продемонстрирована тенденция к снижению выживаемости среди пациентов с трансмиссивной инфекцией (13).
В некоторых исследованиях была продемонстрирована тенденция к снижению выживаемости среди пациентов с трансмиссивной инфекцией (13).
Последствия инфекции карданной передачи требуют целенаправленного подхода к лечению карданной передачи с момента операции до значительного времени после выписки. Для пациентов с инфекцией трансмиссии важное значение имеет раннее выявление и лечение. Многие учреждения разработали новые хирургические методы имплантации LVAD, а также специализированное послеоперационное лечение карданной передачи. В этой статье мы описываем эволюцию нашего междисциплинарного подхода к минимизации и лечению инфекций трансмиссии в Университете Вирджинии (9).0111 Видео 1 ).
Техника
Эволюция управления трансмиссией
Управление карданной передачей в нашем учреждении эволюционировало с тех пор, как в январе 2009 года был имплантирован первый LVAD HeartMate II (Thoratec). С самого начала все аспекты управления карданной передачей, от хирургической имплантации до послеоперационного ухода, постоянно оценивались с использованием междисциплинарного подхода.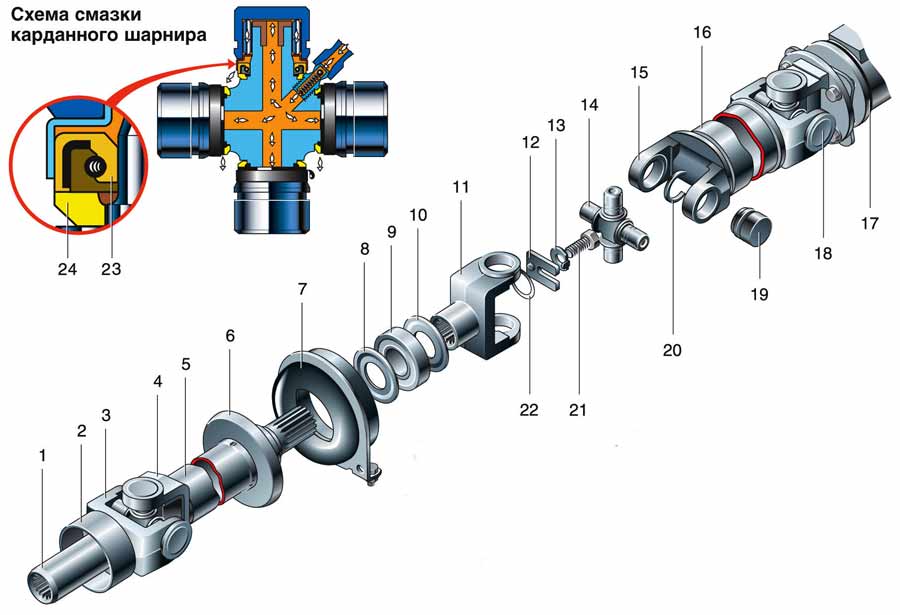 Тщательная документация, в том числе фотографии всех мест выхода трансмиссии, позволила объективно рассмотреть каждый случай. За прошедшие годы были внесены определенные интраоперационные изменения, которые включали закапывание велюра трансмиссии ниже края кожи и модификацию техники фиксации (9).0111 Рисунок 1 ). Одновременно были предприняты значительные усилия для стандартизации послеоперационного обучения пациентов, связанного с уходом за трансмиссией и ранним лечением инфекций трансмиссии. Наш текущий протокол описан ниже.
Тщательная документация, в том числе фотографии всех мест выхода трансмиссии, позволила объективно рассмотреть каждый случай. За прошедшие годы были внесены определенные интраоперационные изменения, которые включали закапывание велюра трансмиссии ниже края кожи и модификацию техники фиксации (9).0111 Рисунок 1 ). Одновременно были предприняты значительные усилия для стандартизации послеоперационного обучения пациентов, связанного с уходом за трансмиссией и ранним лечением инфекций трансмиссии. Наш текущий протокол описан ниже.
Рисунок 1 Ранний способ крепления карданной передачи. Фиксирующий шов из пролена приводил к значительному обжатию карданной передачи, которое сохранялось даже после снятия шва.
Хирургическая техника
Все пациенты получают профилактическую периоперационную антибиотикотерапию (либо цефазолин, либо ванкомицин), которую продолжают в течение 48 часов после операции. После формирования анастомозов притока и оттока LVAD выполняется поперечный разрез длиной 1,5 см на 3 см ниже края реберной дуги в правом верхнем квадранте по средней подмышечной линии. Для обеспечения гемостаза в месте выхода используется минимальная коагуляция бови. Затем тупой туннельный инструмент используется для проведения карданной передачи через брюшную стенку в технике одного прокола. Велюр трансмиссии полностью скрыт на 1 см ниже края обшивки. Затем ткань вокруг трансмиссии ушивают однослойным монокриловым швом 4-0 и герметизируют цианоакрилатным клеем для тканей. Кардан дополнительно закрепляют двумя проленовыми швами 2-0 вокруг кусочка красного резинового катетера 28 French, который разрезают в продольном направлении и размещают вокруг проксимального тракта в 2 см от места выхода (рис. 9).0111 Рисунок 2 ). Свободное завязывание пролена над кожей предотвращает некроз и облегчает перевязку кардана и последующее снятие швов. Пристальное внимание уделяется обеспечению полной изоляции участка карданной передачи от дренажных трубок и других повязок.
Для обеспечения гемостаза в месте выхода используется минимальная коагуляция бови. Затем тупой туннельный инструмент используется для проведения карданной передачи через брюшную стенку в технике одного прокола. Велюр трансмиссии полностью скрыт на 1 см ниже края обшивки. Затем ткань вокруг трансмиссии ушивают однослойным монокриловым швом 4-0 и герметизируют цианоакрилатным клеем для тканей. Кардан дополнительно закрепляют двумя проленовыми швами 2-0 вокруг кусочка красного резинового катетера 28 French, который разрезают в продольном направлении и размещают вокруг проксимального тракта в 2 см от места выхода (рис. 9).0111 Рисунок 2 ). Свободное завязывание пролена над кожей предотвращает некроз и облегчает перевязку кардана и последующее снятие швов. Пристальное внимание уделяется обеспечению полной изоляции участка карданной передачи от дренажных трубок и других повязок.
Рисунок 2 Кусок красного резинового катетера предотвращает сдавливание карданного вала фиксирующими швами.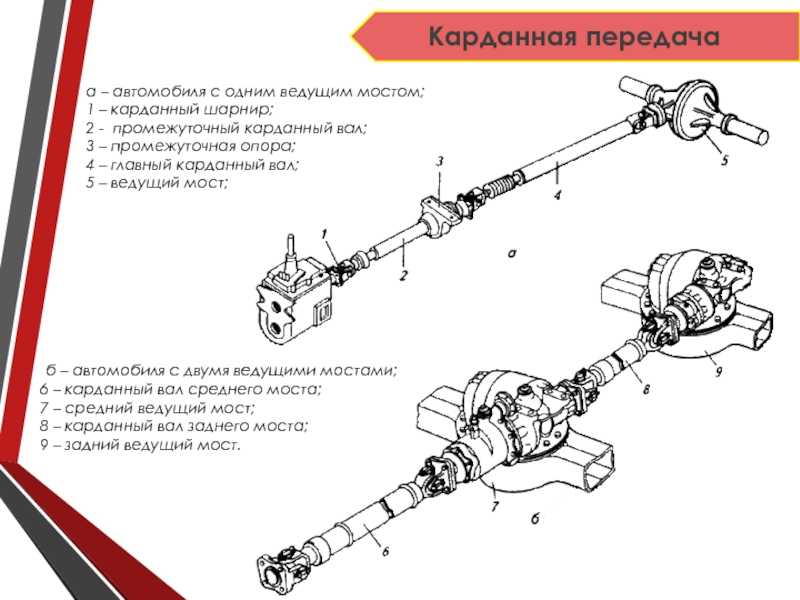
Стационарное обучение
Строгое внимание к чистоте трансмиссии обеспечивается с нулевого послеоперационного дня. Бригады медсестер были проинструктированы о проведении уборки два раза в день, которая включает использование маски и стерильных перчаток при уборке участка. Как только дренаж из места выхода замедляется, пациент переходит на ежедневный уход за трансмиссией. Был создан пакет управления трансмиссией, который содержит все необходимое оборудование для стерильной смены повязки. Пациент и по крайней мере один член семьи проинструктированы о методе управления местом выхода трансмиссии (DLES) (9).0111 Рисунок 3 ).
Рис. 3 Система управления трансмиссией (слева) и протокол ежедневного управления местом выезда (справа) обеспечивают стандартизированную процедуру управления трансмиссией.
Инструктаж по уходу за трансмиссией в стационаре включает в себя местное управление, а также пристальное внимание к манипуляциям с контроллером. Падение контроллера и последующая тяговая травма — одна из наиболее частых травм места выхода карданного вала в ближайшем послеоперационном периоде. Пациенты также проходят контролируемое обучение технике принятия душа, чтобы убедиться, что трансмиссия остается защищенной. В среднем наши пациенты проходят 2-3 недели внутреннего обучения с членами семьи перед выпиской домой.
Падение контроллера и последующая тяговая травма — одна из наиболее частых травм места выхода карданного вала в ближайшем послеоперационном периоде. Пациенты также проходят контролируемое обучение технике принятия душа, чтобы убедиться, что трансмиссия остается защищенной. В среднем наши пациенты проходят 2-3 недели внутреннего обучения с членами семьи перед выпиской домой.
Амбулаторное лечение
Пациенты выписываются с тем же пакетом управления трансмиссией, который использовался в больнице, а также с письменными инструкциями по уходу за трансмиссией. Тщательные инструкции также предоставляются пациенту в случае травмы трансмиссии. Это включает в себя дополнительный очищающий протокол местного применения повидон-йода два раза в день и уведомление их координатора амбулаторного лечения. Фиксирующие швы, наложенные во время операции, разрезают, а красный резиновый катетер удаляют через месяц после операции, после чего пациенту предоставляется новое фиксирующее устройство (рис. 9).0111 Рисунок 4 ).
9).0111 Рисунок 4 ).
Рисунок 4 Проленовый анкер заменяется на мягкое анкерное устройство через месяц после операции.
Места выхода из трансмиссии записываются с фотографиями при каждом последующем амбулаторном посещении. Если у пациента есть какие-либо опасения относительно места выхода или управления трансмиссией, ему дают указание позвонить в клинику, и часто он может отправить репрезентативную фотографию координатору амбулаторного лечения для просмотра.
Диагностика инфекции трансмиссии
Если имеется клиническое подозрение на инфекцию трансмиссии, включая выделения или окружающую эритему, пациента доставляют в клинику для обследования. Мазки культуры берутся из окружающей области вместе с полным анализом крови (CBC) и исследованиями культуры крови. Трансмиссия тщательно осматривается на наличие участков травмы, а LVAD исследуется на предмет любой аномальной активности, которая может указывать на повреждение трансмиссии.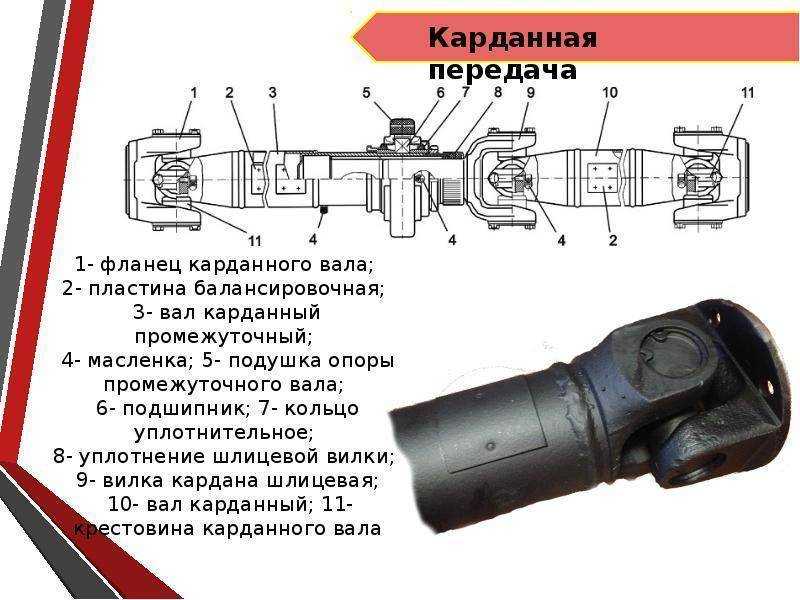 Если есть подозрение на глубокую инфекцию, обследование также включает компьютерную томографию.
Если есть подозрение на глубокую инфекцию, обследование также включает компьютерную томографию.
Борьба с инфекциями трансмиссии
Если результаты посева положительны или есть клинические подозрения на инфекцию, антибиотикотерапия начинается рано. Наиболее часто выделяемыми микроорганизмами являются грамположительные кокки и псевдомонады. При локализованных инфекциях в месте выхода пациент в это время находится под пристальным наблюдением. Неудачное устранение инфекции или признаки более глубокого кармана абсцесса требуют изменения положения привода или рассмотрения вопроса о замене LVAD. Нам удалось изменить положение карданной передачи путем иссечения ткани по окружности вокруг места выхода и снятия крыши с карданной передачи до точки, в которой она полностью вросла (9).0111 Рисунок 5 ).
Рис. 5 Изменение положения трансмиссии при инфекциях дистальной части трансмиссии. Зараженный участок иссекают, а трансмиссию перемещают на новое место.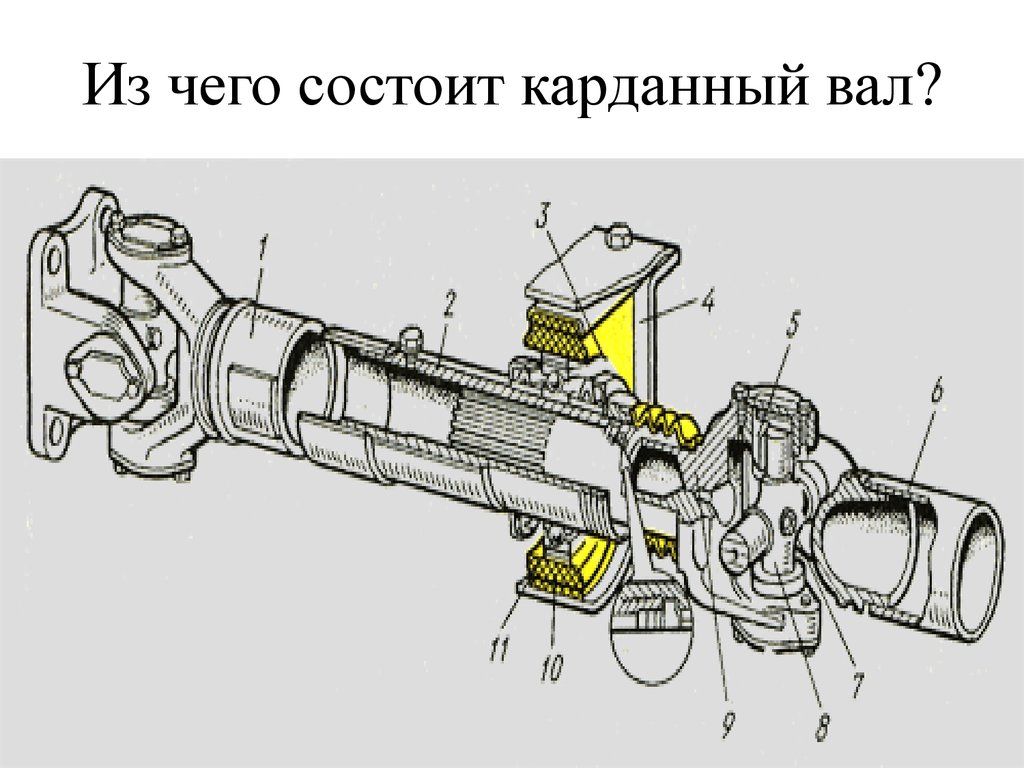 Повязка с отрицательным давлением используется для заживления предыдущего места выхода.
Повязка с отрицательным давлением используется для заживления предыдущего места выхода.
Если инфекция распространяется на карман помпы, выполняется замена LVAD. Пациента подключают к периферическому обходному анастомозу, и доступ к насосу LVAD осуществляется через расширенный подреберный разрез. Насос заменен, и новая трансмиссия проложена туннелем к чистому месту на брюшной полости. Гранулы антибиотика остаются в кармане помпы, чтобы обеспечить дополнительную защиту от остаточных бактерий. Пациентам, которые являются кандидатами на пересадку, пересаживают, как только орган становится доступным.
Пациенты с инфекциями карданной передачи, которым назначена терапия, представляют собой серьезную группу риска, так как глубокие инфекции трудно вылечить даже при замене помпы. В некоторых случаях замена всего LVAD, включая трансплантат притока и оттока, была успешной. Кроме того, для тех пациентов, которые отказались от замены помпы или по каким-либо иным причинам не могли пройти операцию, широкая санация кармана помпы и карданного вала с введением шариков с антибиотиками и повязкой с отрицательным давлением была успешной для подавления инфекции. Этим пациентам также назначают постоянную супрессивную антибактериальную терапию.
Этим пациентам также назначают постоянную супрессивную антибактериальную терапию.
Результаты
С 2009 года 157 LVAD с непрерывным потоком были имплантированы 136 пациентам в Университете Вирджинии. Из них 119 выписаны и наблюдаются амбулаторно. Восемнадцать пациентов (15%) имели задокументированную инфекцию трансмиссии. В 2011 г. наблюдался значительный рост числа амбулаторных больных с инфекцией ДВС (21%). Был проведен междисциплинарный обзор, и были использованы новые стратегии, чтобы свести это число к нулю. Осенью 2011 года велюр на трансмиссии был зарыт под кожу во время имплантации. Также были созданы и внедрены протоколы по очистке карданной передачи в послеоперационном периоде. В 2012 году не было зарегистрировано случаев заражения трансмиссии. В этом году были представлены расфасованные наборы, содержащие необходимые стерильные материалы. В конце 2013 года во время операции был установлен красный резиновый фиксатор трансмиссии. В конечном счете, в период с января 2012 г. по март 2014 г. у нашей амбулаторной популяции пациентов с LVAD не было зарегистрировано ни одного трансмиссивного инфекционного заболевания (9).0111 Рисунок 6 ).
по март 2014 г. у нашей амбулаторной популяции пациентов с LVAD не было зарегистрировано ни одного трансмиссивного инфекционного заболевания (9).0111 Рисунок 6 ).
Рисунок 6 В период с января 2012 г. по март 2014 г. у амбулаторных пациентов не было отмечено ни одного случая инфекций трансмиссии. LVAD, вспомогательные устройства для левого желудочка.
Поскольку пациенты, получающие терапию LVAD, живут дольше, у них больше шансов получить осложнения, связанные с чрескожным приводом. В этой статье мы описываем эволюцию управления трансмиссией в одном учреждении, что значительно снизило частоту инфекций трансмиссии. Другие центры LVAD сообщили о своих стратегиях лечения карданной передачи, которые включают широкое применение антибиотиков широкого спектра действия (14), расширенное туннелирование карданной передачи (15) и модифицированные методы фиксации. Выводы из этого опыта заключаются в том, что тщательная интраоперационная техника и долгосрочная иммобилизация карданной передачи важны для снижения частоты травм и инфекций карданной передачи.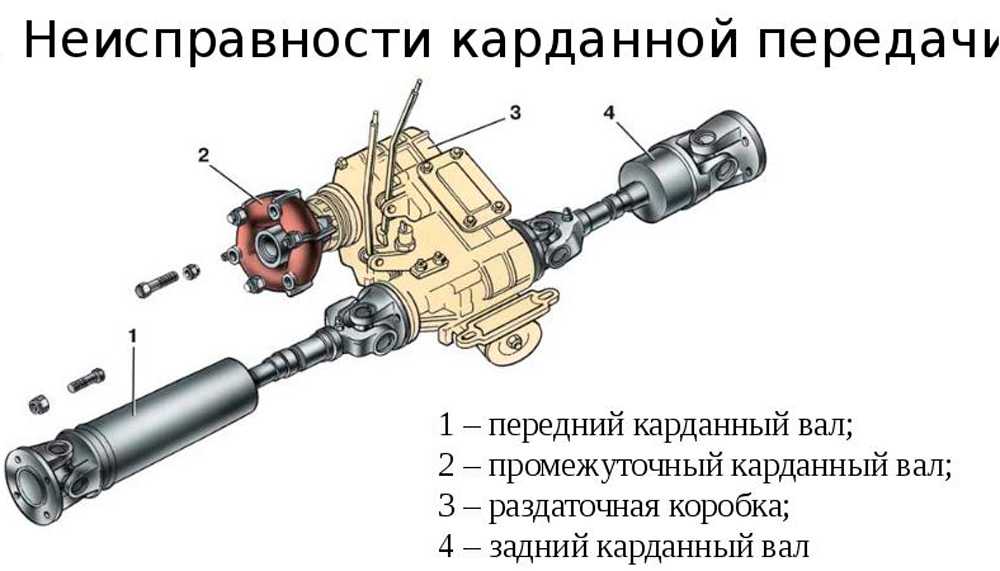
Обучение пациентов становится все более важным, поскольку пациенты живут дольше с устройствами и возвращаются в свои амбулаторные сообщества. В недавнем исследовании, проведенном Шармой и коллегами, среднее время до развития инфекции трансмиссии составило 182 дня (2). Группой наибольшего риска развития этого осложнения являются пациенты, получавшие LVAD в качестве целевой терапии. Эти результаты были подтверждены в других исследованиях и могут быть отражением более болезненного и более пожилого населения, а также увеличения продолжительности терапии (13).
В случае, если у пациента действительно развивается инфекция трансмиссии, раннее выявление имеет решающее значение. До 30% инфекций трансмиссии могут быть связаны с той или иной формой травмы (например, падением контроллера), которая может привести к незначительному, но значительному нарушению барьера между пациентом и протезом. Повышенная местная чистка и раннее уведомление координатора LVAD могут помочь смягчить любую потенциальную инфекцию. У большинства пациентов с подозрением на инфекцию карданного вала имеется поверхностный целлюлит вокруг места выхода карданного вала. Своевременное назначение антибиотиков, направленных на посев, может быть успешным для устранения инфекции. Сообщаемый опыт центров LVAD сильно различается в отношении успеха только антибиотиков. Некоторые центры сообщают, что 70% пациентов с инфекцией трансмиссии можно лечить только антибиотиками (2), в то время как другие группы сообщают о необходимости хирургического вмешательства в 60% случаев (13).
У большинства пациентов с подозрением на инфекцию карданного вала имеется поверхностный целлюлит вокруг места выхода карданного вала. Своевременное назначение антибиотиков, направленных на посев, может быть успешным для устранения инфекции. Сообщаемый опыт центров LVAD сильно различается в отношении успеха только антибиотиков. Некоторые центры сообщают, что 70% пациентов с инфекцией трансмиссии можно лечить только антибиотиками (2), в то время как другие группы сообщают о необходимости хирургического вмешательства в 60% случаев (13).
Поверхностные инфекции в месте выхода могут распространяться на дистальную часть карданной передачи или даже карман насоса. В этих случаях показана агрессивная хирургическая санация. Несколько сообщений продемонстрировали успешное изменение положения трансмиссии, когда инфекция изолирована от места выхода (16). Повязки с отрицательным давлением и местные депо-антибиотики использовались при карманных инфекциях в дополнение к полной замене помпы (17,18). Пациентам с хроническими инфекциями LVAD успешно проведена трансплантация с последующей эрадикацией инфекции. Однако есть некоторые данные, позволяющие предположить, что общая частота трансплантаций в этой популяции снижается (13). Для пациентов с целевой терапией LVAD варианты лечения могут быть ограничены. Подавляющая антибактериальная терапия используется, если есть признаки инфекции, связанной с устройством, и устройство не может быть эксплантировано.
Пациентам с хроническими инфекциями LVAD успешно проведена трансплантация с последующей эрадикацией инфекции. Однако есть некоторые данные, позволяющие предположить, что общая частота трансплантаций в этой популяции снижается (13). Для пациентов с целевой терапией LVAD варианты лечения могут быть ограничены. Подавляющая антибактериальная терапия используется, если есть признаки инфекции, связанной с устройством, и устройство не может быть эксплантировано.
Выводы
Таким образом, количество LVAD с непрерывным потоком, имплантированных для лечения сердечной недостаточности, продолжает расти. Пока LVAD зависят от внешнего источника питания, крайне важно уделять внимание деталям, касающимся трансмиссии. Несмотря на то, что заражение трансмиссии неизбежно, нам удалось значительно снизить уровень заражения наших трансмиссионных участков за счет междисциплинарного критического процесса проверки и использования стандартизированных протоколов. Внедрение техники стабилизации красной резиной во время операции упростило уход за карданной передачей, сохранив при этом стабильность карданной передачи в ближайшем послеоперационном периоде. Создание пакета управления трансмиссией и улучшенное обучение пациентов, включая уход за повидон-йодной повязкой при любой травме, значительно сократили инфекции трансмиссии с 2012 года. Раннее выявление и агрессивные хирургические подходы к инфекциям трансмиссии необходимы для минимизации сопутствующих заболеваний.
Создание пакета управления трансмиссией и улучшенное обучение пациентов, включая уход за повидон-йодной повязкой при любой травме, значительно сократили инфекции трансмиссии с 2012 года. Раннее выявление и агрессивные хирургические подходы к инфекциям трансмиссии необходимы для минимизации сопутствующих заболеваний.
Благодарности
Авторы полностью контролировали используемые методы, исходные параметры и результаты, анализ данных и подготовку письменной работы.
Раскрытие информации: Для поддержки этой работы не использовались внешние источники средств. Эта рукопись не была представлена для публикации в другом месте.
Каталожные номера
- Миллер Л.В. Вспомогательные устройства для левого желудочка используются недостаточно. Тираж 2011; 123:1552-8; обсуждение 1558. [PubMed]
- Шарма В., Део С.В., Стулак Дж.М. и др. Инфекции трансмиссии в вспомогательных устройствах левого желудочка: последствия для назначения терапии.
 Энн Торак Сург 2012; 94: 1381-6. [ПубМед]
Энн Торак Сург 2012; 94: 1381-6. [ПубМед] - CDC/NHCS. Национальное обследование выписки из больниц, 2000–2010 гг.
- Rose EA, Gelijns AC, Moskowitz AJ, et al. Длительное использование вспомогательного устройства для левого желудочка при сердечной недостаточности в терминальной стадии. N Engl J Med 2001;345:1435-43. [ПубМед]
- Миллер Л.В., Пагани Ф.Д., Рассел С.Д. и др. Использование устройства с непрерывным потоком у пациентов, ожидающих трансплантацию сердца. N Engl J Med 2007; 357: 885-96. [ПубМед]
- Роджерс Дж.Г., Батлер Дж., Лансман С.Л. и др. Хроническая механическая поддержка кровообращения у пациентов с инотропной сердечной недостаточностью, которые не являются кандидатами на трансплантацию: результаты исследования INTrEPID. J Am Coll Cardiol 2007; 50: 741-7. [ПубМед]
- Биркс Э.Дж. Меняющаяся тенденция к целевой терапии: лечим ли мы одних и тех же пациентов по-разному? Tex Heart Inst J 2011; 38: 552-4. [ПубМед]
- Слотер М.
 С., Роджерс Дж.Г., Милан, Калифорния, и соавт. Тяжелая сердечная недостаточность лечится вспомогательным устройством для левого желудочка с непрерывным потоком. N Engl J Med 2009;361:2241-51. [ПубМед]
С., Роджерс Дж.Г., Милан, Калифорния, и соавт. Тяжелая сердечная недостаточность лечится вспомогательным устройством для левого желудочка с непрерывным потоком. N Engl J Med 2009;361:2241-51. [ПубМед] - Goldstein DJ, Naftel D, Holman W, et al. Устройства с непрерывным потоком и чрескожные инфекции: клинические результаты. J Heart Lung Transplant 2012;31:1151-7. [ПубМед]
- Holman WL, Rayburn BK, McGiffin DC, et al. Инфекция в вспомогательных желудочковых устройствах: профилактика и лечение. Энн Торак Сург 2003; 75: S48-57. [ПубМед]
- Zierer A, Melby SJ, Voeller RK, et al. Инфекции трансмиссии с поздним началом: ахиллесова пята длительной поддержки вспомогательного устройства левого желудочка. Энн Торак Сург 2007; 84: 515-20. [ПубМед]
- Гордон С.М., Шмитт С.К., Джейкобс М. и др. Нозокомиальные инфекции кровотока у пациентов с имплантируемыми вспомогательными устройствами для левого желудочка. Энн Торак Сург 2001; 72: 725-30. [ПубМед]
- Топкара В.
 К., Кондаредди С., Малик Ф. и др. Инфекционные осложнения у пациентов с вспомогательным устройством для левого желудочка: этиология и исходы в эпоху непрерывного потока. Энн Торак Сург 2010; 90: 1270-7. [ПубМед]
К., Кондаредди С., Малик Ф. и др. Инфекционные осложнения у пациентов с вспомогательным устройством для левого желудочка: этиология и исходы в эпоху непрерывного потока. Энн Торак Сург 2010; 90: 1270-7. [ПубМед] - Хиеда М., Сата М., Сегучи О. и др. Важность раннего соответствующего вмешательства, включая антибиотики и уход за раной, при инфекции, связанной с устройством, у пациентов с вспомогательным устройством для левого желудочка. Процедура трансплантации 2014; 46:907-10. [ПубМед]
- Шибильский Д., Бенк С., Халлер С. и др. Техника двойного туннеля для трансмиссии LVAD: улучшенное управление инфекциями трансмиссии. J Artif Organs 2012; 15:44-8. [ПубМед]
- Уолтер В., Сток Ю.А., Сориано-Ромеро М. и др. Эрадикация хронической раневой и трансмиссивной инфекции после повторной имплантации LVAD. J Cardiothorac Surg 2014; 9:63. [ПубМед]
- Барадарян С., Стахович М., Краузе С. и др. Серия случаев: клиническое лечение стойкого дренирования трансмиссии с помощью вспомогательного механического устройства с помощью вакуумной закрывающей терапии.


 Энн Торак Сург 2012; 94: 1381-6. [ПубМед]
Энн Торак Сург 2012; 94: 1381-6. [ПубМед]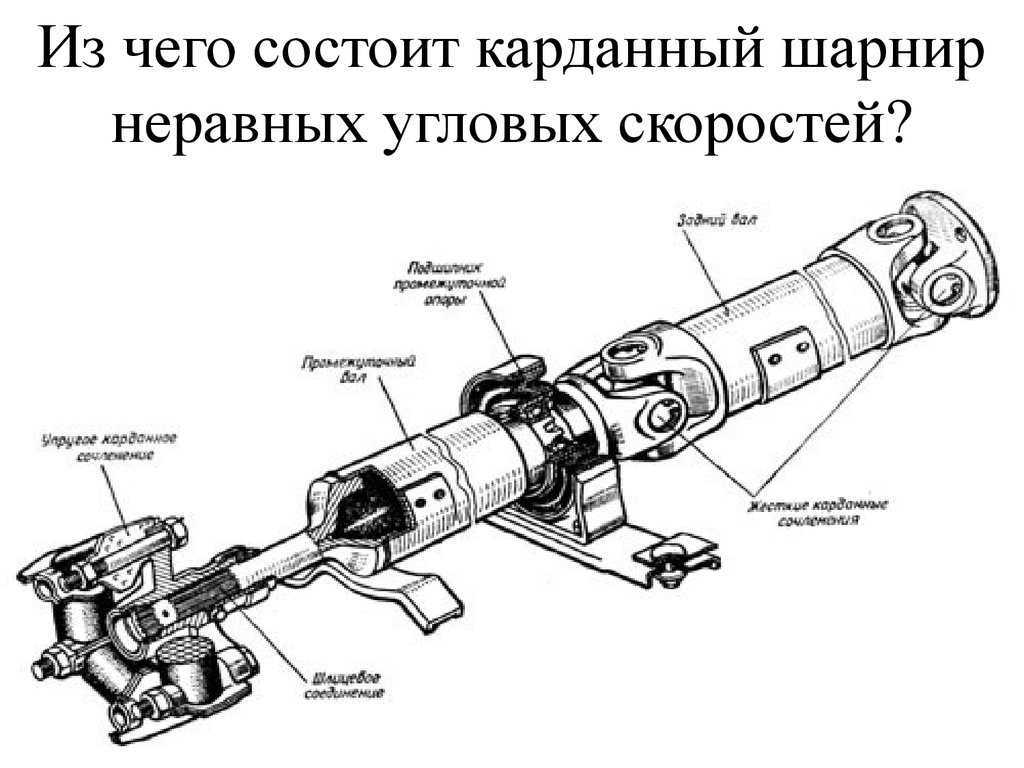 С., Роджерс Дж.Г., Милан, Калифорния, и соавт. Тяжелая сердечная недостаточность лечится вспомогательным устройством для левого желудочка с непрерывным потоком. N Engl J Med 2009;361:2241-51. [ПубМед]
С., Роджерс Дж.Г., Милан, Калифорния, и соавт. Тяжелая сердечная недостаточность лечится вспомогательным устройством для левого желудочка с непрерывным потоком. N Engl J Med 2009;361:2241-51. [ПубМед] К., Кондаредди С., Малик Ф. и др. Инфекционные осложнения у пациентов с вспомогательным устройством для левого желудочка: этиология и исходы в эпоху непрерывного потока. Энн Торак Сург 2010; 90: 1270-7. [ПубМед]
К., Кондаредди С., Малик Ф. и др. Инфекционные осложнения у пациентов с вспомогательным устройством для левого желудочка: этиология и исходы в эпоху непрерывного потока. Энн Торак Сург 2010; 90: 1270-7. [ПубМед]